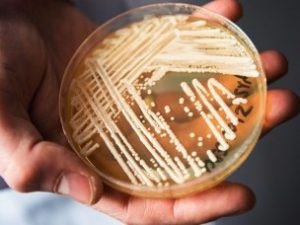
- Médicos no Brasil relatam um rápido aumento de Candida auris (C. auris) resistente a medicamentos , uma infecção fúngica potencialmente fatal, em um hospital onde pacientes com COVID-19 são tratados.
- Os casos de C. auris resistente a medicamentos têm aumentado nos Estados Unidos durante a pandemia de COVID-19.
- Os Centros de Controle e Prevenção de Doenças (CDC) relatam que os surtos podem estar relacionados a mudanças nas práticas de controle de infecção, incluindo a disponibilidade limitada de luvas e aventais ou a reutilização desses itens.
O Brasil relatou seus primeiros casos de infecção fúngica potencialmente fatal, chamada Candida auris (C. auris), que está se tornando cada vez mais resistente aos antifúngicos.
O país estava em alerta máximo para a infecção emergente desde 2016, quando o primeiro surto nas Américas foi registrado na Venezuela.
Surtos logo se seguiram na Colômbia, Panamá, Chile e Estados Unidos, mas não houve casos no Brasil até dezembro de 2020, pouco depois de uma segunda onda de COVID-19 começou no país.
Pesquisadores liderados por Arnaldo Colombo, MD, Ph.D. chefe do Laboratório Especial de Micologia da Universidade Federal de São Paulo, analisou amostras dos dois primeiros casos. Ambos ocorreram na unidade de terapia intensiva COVID-19 de um hospital de Salvador, nordeste do Brasil.
O hospital relatou mais nove casos de infecção ou colonização assintomática pelo fungo.
Em março de 2021, o Dr. Colombo e seus colegas relataram no Journal of Fungi que o fungo permanecia altamente suscetível a drogas antifúngicas.
No entanto, desde então, eles detectaram um aumento acentuado na resistência de C. auris ao fluconazol e a uma classe de medicamentos antifúngicos denominados equinocandinas em amostras hospitalares.
“No caso do C. auris presente em amostras isoladas recentemente em Salvador, por exemplo, a dose tem que ser quatro a cinco vezes maior do que a dose usada para inativar o isolado cultivado em dezembro de 2020”, diz Dr. Colombo.
Nenhum outro caso foi relatado no Brasil, mas o Dr. Colombo acredita que há motivos para preocupação.
“A espécie rapidamente se torna resistente a múltiplos medicamentos e não é muito sensível aos desinfetantes usados por hospitais e clínicas”, diz ele.
“Como resultado, é capaz de persistir em hospitais, onde coloniza trabalhadores de saúde e acaba infectando pacientes com COVID-19 grave e outros pacientes críticos de longa permanência.”
Alta Taxa de Mortalidade
O CDC relata que C. auris pode causar infecções na corrente sanguínea, em feridas e no ouvido.
Ele estima que 30–60% das pessoas com infecções por C. auris morrem, embora muitos desses pacientes também tenham outras doenças fatais.
O artigo do Dr. Colombo afirmou que a superinfecção por C. auris em pacientes criticamente enfermos com COVID-19 é estimada em uma taxa de mortalidade em 30 dias acima de 50%.
O CDC diz que, no passado, as infecções por C. auris eram vistas principalmente em instituições de longa permanência para pessoas com doenças graves.
No entanto, desde o início da pandemia, surtos vêm ocorrendo nas unidades hospitalares do COVID-19.
“Durante a pandemia de COVID-19, houve um aumento nos casos de C. auris , particularmente em algumas áreas dos Estados Unidos que não tinham muitos casos anteriormente”, disse a Dra. Meghan Marie Lyman, do CDC Ramo de doenças micóticasFonte confiável.
“ C. auris e COVID-19 frequentemente afetam uma população de pacientes semelhante, particularmente aqueles em instituições de cuidados de longo prazo”, disse ela ao Medical News Today .
Regiões mais propícios infecções por C. auris nos EUA incluem Califórnia, estado de Nova York e Illinois.
A pandemia proporcionou condições ideais para que infecções fúngicas como C. auris e mucormicose na índia se propagassem em hospitais.
O esteróide dexametasona que os médicos usam para tratar pacientes gravemente enfermos suprime a imunidade a outras infecções. Além disso, os antibióticos de amplo espectro matam as bactérias que vivem no intestino e na pele, que geralmente competem com os fungos pelo espaço vital.
Cateteres podem permitir que C. auris invada a corrente sanguínea e o trato urinário. Também há evidências de que o vírus danifica o revestimento mucoso do intestino, o que fornece ao fungo outro ponto de entrada na corrente sanguínea.
Dr. Lyman disse que os surtos podem estar relacionados a mudanças nas práticas de controle de infecção durante a pandemia, incluindo disponibilidade limitada de luvas e aventais, ou reutilização desses itens, e mudanças nas práticas de limpeza e desinfecção.
UM Relatório CDCFonte confiável de um surto na Flórida em julho de 2020 implicou o uso de várias camadas de equipamentos de proteção individual na propagação do fungo.
“Também houve novos casos de C. auris sem links para casos conhecidos ou cuidados de saúde no exterior identificados recentemente em vários estados, sugerindo um aumento na transmissão não detectada”, disse o Dr. Lyman.
Ela acrescentou que a triagem de rotina para colonização por C. auris em pacientes em unidades de saúde foi limitada porque os recursos foram desviados para responder ao COVID-19.
Casos Não Detectados?
Desde 2009, quando C. auris foi identificado pela primeira vez no Japão, infecções foram relatadas em mais de 30 países.
No entanto, como é necessário equipamento de laboratório especializado para distinguir a espécie de outras infecções por Candida , o C. auris provavelmente será mais disseminado.
A maioria das infecções permanece suscetível às equinocandinas, mas algumas cepas do fungo desenvolveram resistência a todas as três classes principais de antifúngicos.
“Os relatos de casos de C. auris com resistência à equinocandina ou pan-resistência nos Estados Unidos estão aumentando, o que é preocupante porque as opções de tratamento antifúngico para essas infecções altamente resistentes são extremamente limitadas”, disse o Dr. Lyman.